Hantavirus (Souche Andes) : Point sur l’épidémie, symptômes, transmission et diagnostic en laboratoire
Les hantavirus sont des virus transmis le plus souvent à l’être humain par des rongeurs infectés. En France métropolitaine, les cas sont principalement liés au virus Puumala, responsable d’une fièvre hémorragique avec syndrome rénal, ou FHSR. Surtout détectée dans le quart Nord-Est du territoire, la FHSR liée au virus Puumala s’inscrit dans une zone d’endémie dont Santé publique France observe une extension vers le sud et l’ouest depuis 2017 [2].
Depuis mai 2026, un foyer lié au navire MV Hondius a attiré l’attention sur le virus Andes, différent du virus Puumala. Ce virus est associé au syndrome cardiopulmonaire à hantavirus et peut, dans certains contextes de contacts étroits et prolongés, se transmettre d’une personne à une autre [5,6,7].
Le diagnostic repose sur les symptômes, l’exposition, le délai depuis le contact à risque, l’examen médical et les analyses biologiques. La sérologie et la RT-PCR contribuent au diagnostic [1,3,5].
Qu’est-ce que l’hantavirus ?
Une famille de virus
Le terme “hantavirus” ne désigne pas un seul virus. Il regroupe plusieurs virus dont certains peuvent infecter l’être humain. Ces virus sont principalement associés à des rongeurs sauvages, qui jouent le rôle de réservoir animal [1,5]. Un réservoir animal est une espèce qui héberge un agent infectieux et peut contribuer à sa circulation dans l’environnement.
Une zoonose transmise par les rongeurs
L’infection à hantavirus est une zoonose, c’est-à-dire une maladie transmissible de l’animal à l’être humain. Les rongeurs infectés peuvent excréter le virus dans leurs urines, leurs selles ou leur salive. L’être humain se contamine surtout par voie respiratoire, lorsqu’il inhale des particules contaminées remises en suspension dans l’air [1,5]. Ces particules peuvent être présentes dans des poussières provenant de locaux, de matériaux ou d’environnements souillés par des rongeurs.
Le syndrome rénal et cardio-pulmonaire

Le syndrome rénal à hantavirus en France
En Europe et en Asie, les hantavirus sont surtout associés à des fièvres hémorragiques avec syndrome rénal. En France métropolitaine, cette forme est principalement liée au virus Puumala, dont le réservoir est le campagnol roussâtre [1,5]. La fièvre hémorragique avec syndrome rénal désigne une infection fébrile pouvant s’accompagner d’une atteinte des reins. Le terme “hémorragique” appartient au nom médical du syndrome ; il ne signifie pas que tous les patients présentent des saignements visibles.
Le syndrome cardio-pulmonaire et le virus Andes
Sur le continent américain, d’autres hantavirus peuvent provoquer un syndrome cardiopulmonaire à hantavirus, forme dans laquelle l’atteinte respiratoire et cardiovasculaire peut devenir prédominante [1,5]. Le virus Andes appartient à ce groupe. Il est surtout décrit en Amérique du Sud et se distingue par une transmission interhumaine rapportée dans certains contextes, alors que ce mode de transmission ne correspond pas au mode habituel des hantavirus rencontrés en France métropolitaine [5,7].
Actualité en France : le foyer MV Hondius en mai 2026 [données disponibles au 12 mai 2026].
Au 8 mai 2026, l’OMS rapportait un foyer d’infections à hantavirus lié au navire MV Hondius : huit cas au total, dont six confirmés biologiquement comme infections à virus Andes, deux cas probables et trois décès. Les six cas confirmés avaient été identifiés comme virus Andes par PCR spécifique ou séquençage [6].
L’ANRS MIE a ensuite indiqué qu’au 11 mai 2026, dix cas d’infection à hantavirus Andes avaient été identifiés en lien avec ce foyer, dont huit confirmés et deux probables, avec trois décès rapportés [7]. L’organisme précise que la prise en charge du foyer implique plusieurs pays, notamment l’Afrique du Sud, les Pays-Bas, la Suisse, l’Espagne, le Danemark et le territoire britannique de Sainte-Hélène, Ascension et Tristan da Cunha [7]. Cela reflète le caractère international de l’événement : les personnes exposées ne sont pas regroupées dans un seul pays, mais réparties entre plusieurs lieux de débarquement, d’évacuation, d’hospitalisation ou de suivi.
Concernant la France, les autorités françaises ont organisé le rapatriement de ressortissants français présents à bord du MV Hondius. Le COREB indiquait, dans son point du 8 mai 2026, que cinq ressortissants français se trouvaient à bord du navire et que leur rapatriement devait être organisé avec une prise en charge sanitaire adaptée [5]. France Diplomatie a ensuite précisé qu’une première série de tests diagnostiques réalisés chez les personnes concernées s’était révélée négative au 8 mai 2026, puis que des mesures d’isolement avaient été appliquées après l’apparition de symptômes bénins chez l’une de ces personnes [9].
L’ANRS MIE rapporte qu’au 11 mai 2026, huit citoyens français avaient été identifiés parmi les contacts rapprochés. À cette même date, le ministère chargé de la Santé avait confirmé qu’une de ces personnes avait été testée positive et présentait des symptômes légers [7]. Il s’agit donc d’un cas lié au foyer du MV Hondius, et non d’un signal de circulation habituelle du virus Andes en France métropolitaine [7].

Les personnes contacts font l’objet d’un suivi spécifique. L’ANRS MIE indique que tous les passagers et membres d’équipage du MV Hondius sont considérés, par précaution, comme des contacts à haut risque, et que 161 contacts avaient été identifiés et suivis pendant 42 jours après leur dernière exposition [7]. France Diplomatie précise également que d’autres personnes identifiées ont été contactées individuellement par les agences régionales de santé et se sont vu proposer des mesures temporaires d’isolement ainsi qu’un accès au dépistage [9]. Ces mesures ciblées concernent les personnes exposées au foyer ou identifiées comme contacts ; elles ne correspondent pas à une recommandation de dépistage en population générale.
Comment se transmet le hantavirus ?
Cause principale : inhaler des poussières contaminées par des rongeurs
La transmission habituelle des hantavirus à l’être humain se fait par inhalation de particules contaminées par les urines, les selles ou la salive de rongeurs infectés [1,5]. Le risque n’est donc pas limité au contact direct avec un animal visible. Il peut aussi exister dans un environnement où des rongeurs ont circulé et laissé des excrétas.

Quels rongeurs transmettent le hantavirus en France ?
Certaines situations favorisent l’exposition respiratoire. Santé publique France cite notamment les manipulations de bois, le nettoyage de locaux longtemps inoccupés et les activités qui mettent en suspension de la poussière ou de la terre, comme la rénovation de vieux locaux poussiéreux [1]. Les personnes vivant ou travaillant à proximité de forêts, d’habitats propices aux rongeurs ou de milieux ruraux peuvent être plus exposées dans les zones géographiques concernées [1].
La morsure peut être évoquée comme mode de contamination plus rare, mais les sources françaises insistent surtout sur la transmission respiratoire par inhalation d’excrétas contaminés [1,5]. Une exposition ne signifie pas qu’une infection va forcément survenir. Le risque dépend notamment de la présence réelle du virus, de l’intensité de l’exposition, du type d’activité et du virus concerné.
Le hantavirus est-il contagieux entre humains ?
Le virus Andes demande une distinction nette. Pour la plupart des hantavirus, la transmission interhumaine n’est pas le mode habituel. Le virus Andes constitue une exception : le COREB décrit une transmission interhumaine limitée rapportée lors d’épidémies antérieures en Amérique du Sud, notamment après contact étroit et prolongé avec un patient infecté ou dans des espaces confinés [5]. L’ANRS MIE rappelle également que le virus Andes est l’hantavirus pour lequel une transmission de personne à personne a été rapportée dans certains contextes [7].
Quels sont les symptômes du hantavirus ?
Des symptômes initiaux souvent non spécifiques
Les premiers symptômes d’une infection à hantavirus peuvent ressembler à ceux de nombreuses infections virales. Le COREB cite notamment la fièvre, les maux de tête, les douleurs musculaires, les troubles digestifs, la toux, l’essoufflement, l’oligurie ou l’anurie selon les formes [5]. L’oligurie désigne une diminution du volume des urines. L’anurie correspond à une absence ou quasi-absence d’émission d’urines.
Ces signes ne permettent pas, à eux seuls, d’affirmer qu’il s’agit d’une infection à hantavirus. Une fièvre avec douleurs musculaires peut avoir de nombreuses causes : grippe, COVID-19, autre infection virale, infection bactérienne, leptospirose, paludisme ou dengue selon les voyages et les expositions. Le COREB cite ces diagnostics différentiels comme des maladies pouvant être discutées selon le contexte [5]. C’est l’association entre les symptômes, l’exposition et le délai qui oriente le médecin.
Les signes du syndrome rénal
Dans les formes de fièvre hémorragique avec syndrome rénal, l’atteinte des reins peut se manifester par des douleurs lombaires, une baisse du volume des urines ou des anomalies biologiques de la fonction rénale [1,5]. La fonction rénale correspond à la capacité des reins à filtrer le sang, éliminer certains déchets et participer à l’équilibre de l’eau et des sels minéraux dans l’organisme. Une anomalie de la fonction rénale ne permet pas, à elle seule, d’identifier la cause de l’atteinte rénale.

Les signes du syndrome cardiopulmonaire
Dans les formes cardiopulmonaires, l’atteinte respiratoire peut être plus marquée. Le patient peut présenter une toux, un essoufflement, appelé dyspnée, une gêne thoracique ou une évolution vers une détresse respiratoire dans les formes sévères [1,5]. La détresse respiratoire correspond à une difficulté importante à respirer, nécessitant une évaluation médicale rapide.
Quel est le temps d’incubation ?
Le délai entre l’exposition et les symptômes aide aussi à l’orientation. Pour la FHSR, Santé publique France indique que la période d’incubation varie d’une semaine à deux mois [1]. Dans sa fiche d’alerte de mai 2026, le COREB retient un délai compatible de 1 à 6 semaines après exposition pour repérer un patient suspect dans le contexte d’alerte hantavirus [5].
Comment savoir si on a le hantavirus ?
La détection biologique dépend du contexte clinique
Le diagnostic biologique s’inscrit dans une démarche médicale. Avant de prescrire ou d’interpréter les analyses, le médecin recherche une exposition compatible : contact direct ou indirect avec des rongeurs, inhalation possible de poussières contaminées, nettoyage d’un local longtemps fermé, manipulation de bois, activité forestière, voyage dans une zone concernée ou contact avec un cas suspect ou confirmé de virus Andes [1,5,6]. Le délai depuis l’exposition et la nature des symptômes orientent ensuite le choix des examens.
1/ La sérologie : rechercher les anticorps IgM et IgG
La sérologie est l’examen biologique central dans de nombreuses situations. Une sérologie est une analyse sanguine qui recherche des anticorps dirigés contre un agent infectieux. Les anticorps sont des protéines produites par le système immunitaire après un contact avec un micro-organisme. Pour les hantavirus, le CNR indique que la confirmation d’une infection actuelle ou récente repose sur la détection d’IgM et d’IgG anti-hantavirus dans le sérum ou le plasma [3]. Le sérum et le plasma sont deux fractions du sang utilisées pour certaines analyses biologiques.
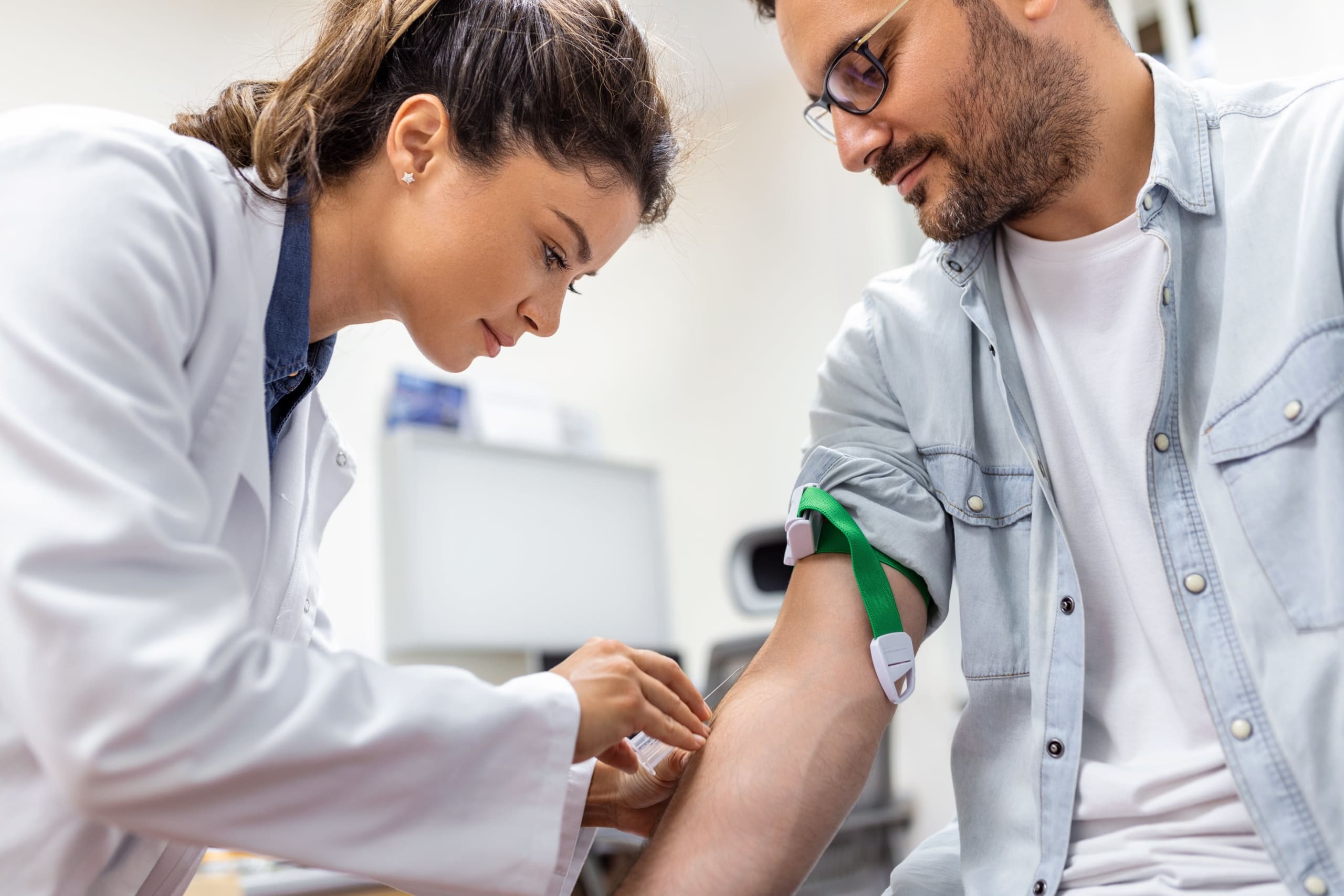
Les IgM sont des anticorps qui peuvent orienter vers une infection récente. Les IgG peuvent témoigner d’un contact immunitaire plus ancien ou accompagner une infection récente selon le moment du prélèvement et l’évolution des résultats [3]. Cette distinction ne doit pas être appliquée de façon mécanique. Le CNR précise que la détection seule d’IgM anti-hantavirus peut être non spécifique [3]. Un résultat IgM positif isolé ne doit donc pas être présenté comme un diagnostic certain.
La sérologie peut être difficile à interpréter si le prélèvement est réalisé trop tôt, avant l’apparition détectable des anticorps. Elle peut aussi demander une interprétation prudente lorsque le résultat ne concorde pas avec les symptômes, le délai depuis le début des signes ou les autres éléments du dossier médical [3,5]. Dans tous les cas, le résultat doit être rapproché des symptômes, de l’exposition et, si nécessaire, des autres résultats biologiques.
2/ La RT-PCR : détection du matériel génétique viral
La RT-PCR est une technique qui recherche l’ARN du virus, autrement dit son matériel génétique. Santé publique France indique que l’ARN des hantavirus peut être détecté sur des prélèvements précoces de sérum ou de plasma par technique moléculaire effectuée au CNR des Hantavirus ou par le laboratoire associé au CNR en Guyane [1]. Dans le contexte d’alerte 2026, le COREB mentionne aussi la RT-PCR dans les prélèvements à adresser selon circuit spécialisé, notamment pour une suspicion de virus Andes ou une situation nécessitant une expertise [5].
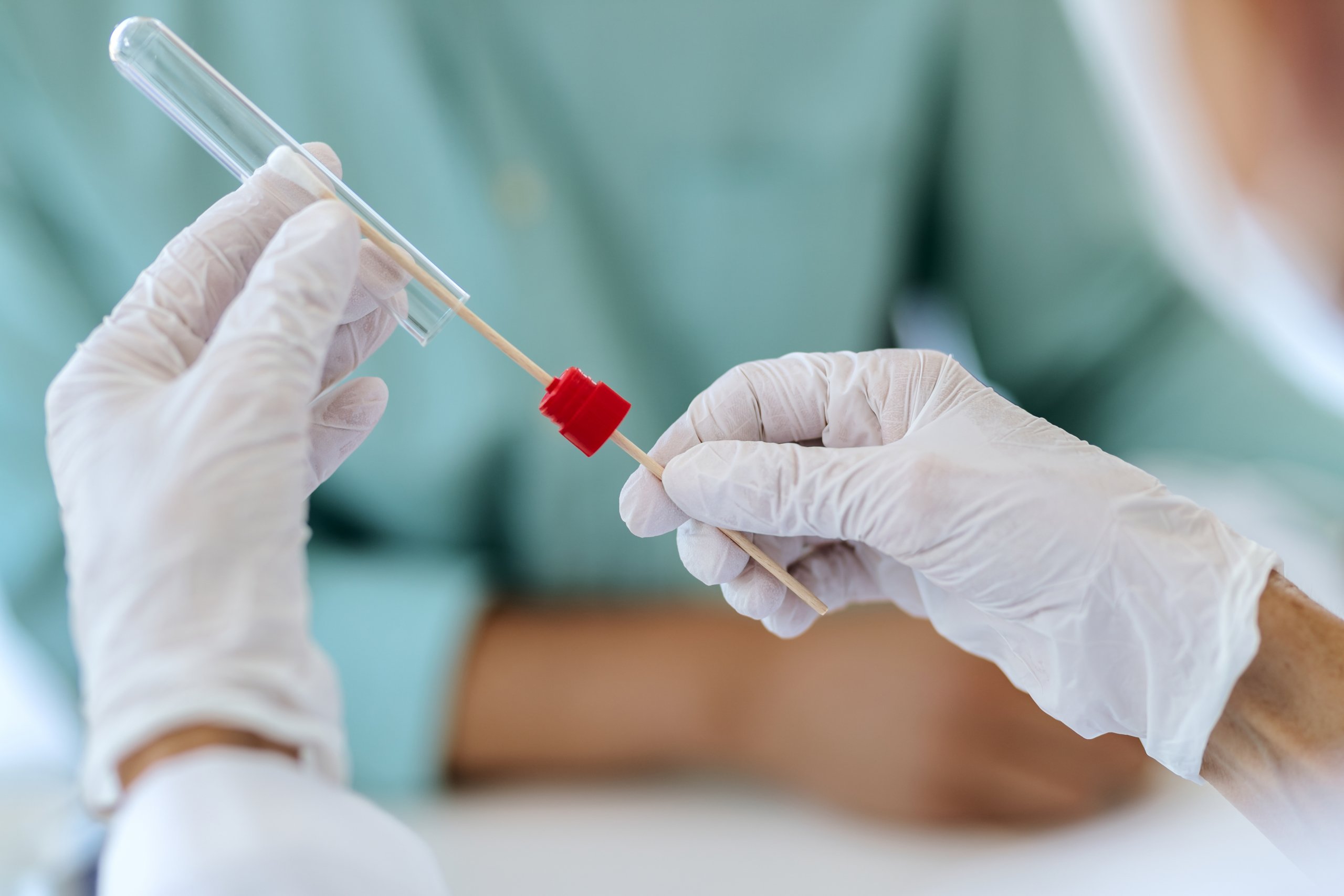
La RT-PCR ne doit pas être présentée comme un test systématique pour toute exposition. Sa place dépend du contexte, du moment du prélèvement, du virus suspecté, de la gravité et des circuits spécialisés disponibles. Pour le virus Andes ou une forme sévère, les prélèvements et leur transport peuvent relever d’une organisation spécifique, avec coordination entre les équipes cliniques, le CNR, l’ARS ou d’autres structures compétentes selon la situation [5].
Les autres analyses biologiques utiles
D’autres analyses biologiques peuvent aider à évaluer le retentissement de l’infection, sans confirmer seules le diagnostic d’hantavirus. La créatinine sanguine contribue à apprécier la fonction rénale. L’ionogramme sanguin aide à surveiller l’équilibre en sels minéraux, notamment lorsqu’une atteinte rénale, des vomissements ou une déshydratation sont suspectés. La numération formule sanguine mesure les globules rouges, les globules blancs et les plaquettes ; elle peut contribuer à repérer des anomalies associées à certains tableaux infectieux. La CRP, ou protéine C-réactive, renseigne sur l’existence d’une réaction inflammatoire, sans en identifier la cause précise. L’analyse d’urines peut rechercher des anomalies en faveur d’une atteinte rénale ou urinaire. Ces examens participent à l’évaluation médicale et à la surveillance, mais ne permettent pas, à eux seuls, d’affirmer une infection à hantavirus [1,5].
Pourquoi d’autres causes peuvent être recherchées ?
Enfin, d’autres infections peuvent être recherchées selon le contexte. Le COREB cite notamment la leptospirose, le paludisme et la dengue parmi les diagnostics différentiels pouvant être explorés dans certaines situations spécialisées [5]. D’autres diagnostics, comme la grippe, la COVID-19, une pneumonie bactérienne ou une bactériémie, peuvent également être discutés selon les symptômes, l’exposition et le lieu de séjour [5]. Cette étape évite d’attribuer trop vite des symptômes peu spécifiques à un hantavirus alors qu’une autre maladie pourrait nécessiter une prise en charge différente.
Comment se soigner du hantavirus ?
Une prise en charge adaptée au syndrome et à la gravité
La prise en charge dépend de la forme clinique, de la gravité et de l’évolution. Le médecin tient compte des symptômes, des résultats de laboratoire, de l’état général, des antécédents et du risque d’aggravation [5].
Dans les formes avec atteinte rénale, la surveillance porte notamment sur la fonction rénale, le volume des urines, l’hydratation et les éventuelles anomalies biologiques associées. Une prise en charge hospitalière peut être nécessaire si l’atteinte est marquée, si les symptômes s’aggravent ou si le terrain du patient le justifie [1,5].

Traitement : existe-t-il un antiviral ou un vaccin ?
Dans les formes cardiopulmonaires, notamment celles associées à certains hantavirus du Nouveau Monde comme le virus Andes, la surveillance respiratoire et cardiovasculaire devient centrale. Les formes sévères peuvent nécessiter une prise en charge hospitalière spécialisée, parfois en réanimation [5,6].
Dans la fiche COREB 2026, aucun vaccin ni traitement antiviral approuvé n’est présenté pour la maladie à hantavirus [5]. Santé publique France indique également qu’il n’existe pas de traitement spécifique disponible contre ces infections [1]. La prise en charge repose donc sur la surveillance et les soins de support selon la gravité. Les soins de support regroupent les mesures destinées à soutenir les fonctions de l’organisme et à traiter les complications éventuelles : hydratation, correction de troubles biologiques, prise en charge d’une insuffisance rénale ou respiratoire si elle survient [1,5].
Suspicion de virus Andes : un circuit spécialisé
Une suspicion de virus Andes peut modifier l'organisation de la prise en charge. Le COREB prévoit, lorsque la suspicion est validée, une orientation spécialisée avec recours aux acteurs compétents selon la situation : infectiologue référent, ARS, SAMU, CNR et établissement de santé de référence [5]. Cette organisation vise à sécuriser le diagnostic, les soins et l'identification des contacts ou co-exposés. espiratoire si elle survient [1,5].
Comment prévenir l’infection à hantavirus ?

Réduire l’exposition aux rongeurs
La prévention repose sur la réduction de l’exposition aux rongeurs, à leurs sécrétions et à leurs excrétas [1,4]. Elle concerne surtout les lieux où des rongeurs peuvent circuler : caves, granges, remises, cabanes, hangars, abris de jardin, bâtiments fermés depuis longtemps ou zones de stockage de bois.

Nettoyer un local à risque sans disperser les poussières
Avant de nettoyer un local à risque, les sources françaises recommandent d’aérer les locaux fermés avant et pendant le nettoyage, de porter un masque et d’humidifier les surfaces avec de l’eau, un désinfectant ou de l’eau de Javel avant de nettoyer les sols de locaux longtemps fermés ou inoccupés [1,4]. Santé publique France recommande aussi d’utiliser l’aspirateur plutôt que le balai et de ne pas utiliser de jet d’eau à haute pression, afin de limiter la dispersion de particules [1]. Le port de gants est recommandé pour éviter de manipuler directement des rongeurs vivants ou morts, leurs nids ou leurs déjections [1].
La prévention passe également par la limitation de l’accès des rongeurs aux bâtiments : protéger les aliments, fermer les points d’entrée possibles, éliminer les abris favorables aux rongeurs et éviter les stockages qui facilitent leur installation [1,4]. Ces mesures réduisent le risque. Elles ne le suppriment pas totalement.

Après un voyage ou une exposition à un foyer identifié
Après un voyage ou une exposition à un foyer identifié, la conduite à tenir dépend des consignes sanitaires officielles. Pour le virus Andes, la surveillance des personnes contacts ou co-exposées peut être organisée par les autorités compétentes, car une transmission interhumaine est documentée dans certains contextes [5,6,7]. En l’absence de symptôme ou de consigne sanitaire, une exposition incertaine ne constitue pas nécessairement une indication de test. L’indication d’un examen biologique dépend de l’évaluation médicale et épidémiologique.
Quand consulter en cas de suspicion d’hantavirus ?

Réduire l’exposition aux rongeurs
Un avis médical est indiqué lorsqu’une fièvre survient dans les semaines suivant une exposition compatible : nettoyage d’un local fermé, contact avec des déjections de rongeurs, manipulation de bois, activité forestière ou exposition à un foyer identifié [1,5]. La présence de douleurs lombaires, de troubles digestifs marqués, d’une fatigue inhabituelle ou d’une baisse du volume des urines renforce la nécessité d’une évaluation médicale [1,5].

Contact avec un cas suspect ou confirmé de virus Andes
Après un contact avec un cas suspect ou confirmé de virus Andes, ou après une exposition à un foyer suivi par les autorités sanitaires, les consignes officielles doivent être suivies. En cas de fièvre, toux, essoufflement, malaise ou gêne thoracique dans le délai compatible, l’exposition doit être signalée clairement au médecin [5,6,7].

Signes justifiant un avis rapide
Certains signes justifient un avis rapide : essoufflement, gêne respiratoire, oppression thoracique, malaise, confusion, diminution marquée des urines ou dégradation rapide de l’état général [5]. Ces signes ne signifient pas nécessairement qu’une infection à hantavirus est en cause. Ils nécessitent toutefois une évaluation médicale, car plusieurs diagnostics peuvent être discutés et certains relèvent d’une prise en charge rapide.
Les réponses à vos questions
Bibliographie
[1] Santé publique France. Hantavirus : la maladie. Mise à jour décembre 2025.
[2] Santé publique France. Hantavirus : données. Mise à jour décembre 2025.
[3] Institut Pasteur, Centre national de référence des Hantavirus. Activités du CNR des Hantavirus. 2025.
[4] Institut Pasteur, Centre national de référence des Hantavirus. Informations et recommandations sur les hantavirus. Mise à jour Mai 2026.
[5] COREB Mission nationale. Hantavirus : repérer et prendre en charge un patient suspect en France. 8 mai 2026.
[6] Organisation mondiale de la Santé. Hantavirus cluster linked to cruise ship travel, Multi-country. Mai 2026.
[7] ANRS Maladies infectieuses émergentes. Hantavirus Outbreak Response unit. Mise à jour mai 2026.
[8] Institut Pasteur, Centre national de référence des Hantavirus. Envoyer un échantillon ou une souche au CNR des Hantavirus.
[9] Ministère de l’Europe et des Affaires étrangères. Cas d’hantavirus à bord du navire MV Hondius : évacuation des ressortissants français. Communiqué. Mai 2026.
[10] Centers for Disease Control and Prevention. Hantavirus Pulmonary Syndrome, United States: Updated Recommendations for Risk Reduction. 2002.



